Až 67 % dospělých zažije během života bolest ramene, přičemž jedním z často diskutovaných faktorů je skapulární dyskineze (SD). Ta bývá spojována s různými patologiemi ramenního pletence a je diagnostikována jak u sportovců, tak v běžné populaci. Přesto její diagnostická spolehlivost i terapeutická efektivita stále vyvolávají diskuse.
1. Spolehlivost diagnostiky skapulární dyskineze
Vizuální a manuální testy
Diagnostika skapulární dyskineze je v klinické praxi často prováděna vizuálním hodnocením nebo manuálními testy. Spolehlivost těchto metod však zůstává předmětem diskuse, což potvrzují výsledky několika studií.
McClure et al. (2009) ve své studii hodnotili spolehlivost tzv. McClureho testu u 142 asymptomatických pacientů na základě videozáznamů. Šest fyzioterapeutů posuzovalo přítomnost skapulární dyskineze a výsledky vykázaly nízkou až střední úroveň spolehlivosti (κ = 0,48–0,61). Přesto byl test doporučen pro klinickou praxi. Autoři však nevylučují vlastní zaujatost, neboť se jedná o jejich diagnostickou metodu. [1]
Obdobná studie Ellenbeckera et al. (2012) přinesla ještě nižší hodnoty spolehlivosti (κ = 0,12–0,21). Čtyři fyzioterapeuti hodnotili 71 probandů, přičemž metodologické nastavení minimalizovalo riziko zaujatosti. Výsledky ukazují, že McClureho test nemusí být dostatečně validní pro diagnostiku SD. [2]
Wright et al. (2012) zdůrazňují, že diagnostická přesnost klinických testů lopatky pro odlišení specifických patologií ramene je omezená, a tudíž by neměla být vyšetření lopatky používána jako samostatná diagnostická metoda. [18] Podobně D’hondt a kol. (2020) nenašli jednoznačný klinický nástroj pro hodnocení SD, který by měl dostatečnou validitu v praxi. [17]
Kognitivní zaujatost a zaslepení hodnotitelů
Vliv informovanosti hodnotitelů o přítomnosti bolesti u pacienta sledovali Plummer et al. (2017) u 135 jedinců (67 s bolestí ramene, 68 asymptomatických). [3] Část fyzioterapeutů byla zaslepena (neznali stav pacienta), zatímco druhá část nebyla. Výsledky ukázaly, že nezaslepení hodnotitelé častěji diagnostikovali přítomnost SD u pacientů s bolestí ramene. Tento jev poukazuje na kognitivní zaujatost, která může ovlivnit také další manuální testy.
Systematické přehledy o spolehlivosti testů
Systematický přehled Lange et al. (2016) shrnul 15 studií hodnotících spolehlivost 41 klinických testů SD. Výsledky ukázaly značnou variabilitu v intra- a inter-rater spolehlivosti (κ = 0,31–1,00; ICC = 0,15–0,98). Metodologická kvalita studií byla přitom obecně nízká, zejména kvůli chybějícímu zaslepení hodnotitelů nebo absenci předběžného výpočtu velikosti vzorku. Autoři proto doporučují provádět diagnostiku SD s opatrností a vždy v širším klinickém kontextu. [4]
Podobné závěry přinesla i studie Paraskevopoulose et al. (2020), která se zaměřila na vizuální hodnocení. Vizuální posouzení (aspekce) se ukázalo jako nespolehlivé kvůli vysoké variabilitě mezi hodnotiteli, zatímco kvantitativní metody s přístrojovým měřením vykazovaly vyšší úroveň spolehlivosti. [5]
Souhrn
Z uvedených studií vyplývá, že diagnostika SD založená pouze na vizuálních nebo manuálních testech vykazuje nízkou až střední úroveň spolehlivosti a je náchylná k zaujatosti. Výsledky ukazují, že je vhodné využívat i objektivnější přístrojové metody a samotnou dyskinezi hodnotit s ohledem na širší klinický obraz.
2. Pohyb lopatky ovlivňuje množství faktorů
Biomechanika ramenního pletence je komplexní a tvorba pohybu lopatky je ovlivněna řadou proměnných, včetně svalové souhry, svalové únavy, anatomických variant či samotné stavby kloubů.
Vliv svalové únavy
Studie Ebaugh et al. (2006) sledovala dopad únavy svalů na kinematiku ramenního pletence při opakovaných pohybech nad hlavou. Projevilo se zvýšení skapulothorakálního pohybu a současně pokles zevní rotace v ramenním kloubu. Nejvýraznější změny byly pozorovány ve středních rozsazích elevace paže. [6]
3. Stabilita lopatky a význam cvičení
Teoretická souvislost mezi SD, „nestabilitou lopatky“ a patologií ramene je široce akceptovaná, přestože jednoznačné důkazy chybějí. Biomechanické aspekty této problematiky podrobně rozebírá studie McQuade et al. (2016), která zdůrazňuje komplexní roli lopatky v pohybovém systému ramene. [7]
Vliv stabilizačních cvičení na bolest a kinematiku lopatky
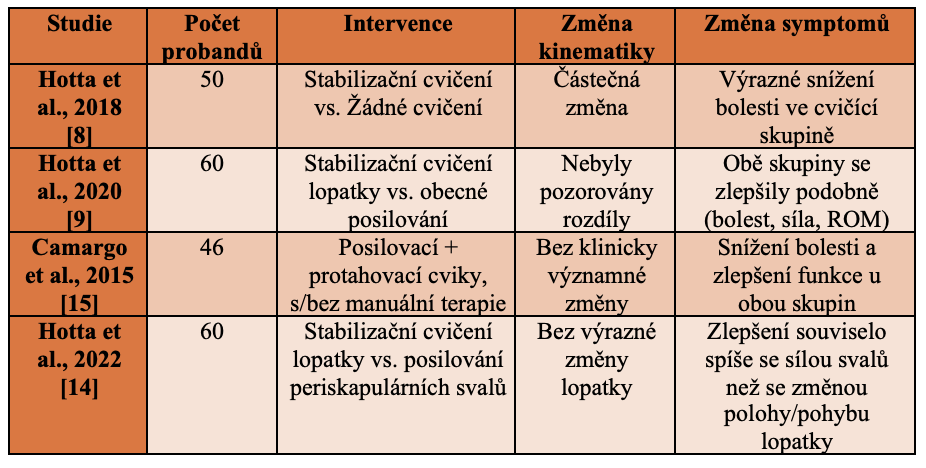
Hotta et al. (2018) zkoumali účinnost neuromuskulárního cvičení u 50 probandů s impingement syndromem. [8] Jedna skupina prováděla osmitýdenní program stabilizačních cvičení, zatímco druhá necvičila (kontrolní skupina). Obě skupiny zaznamenaly zlepšení, avšak cvičící skupina dosáhla významnější úlevy od bolesti (o 3,8 bodu na numerické škále oproti 1,4 bodu v kontrolní skupině) a také určitých změn v klidové poloze a pohybu lopatky.
V navazující studii Hotta et al. (2020) se zjišťovalo, zda je stabilizační cvičení lopatky účinnější než obecné posilování periskapulárních svalů (svaly v oblasti ramene a lopatky). [9] Celkem 60 účastníků se subakromiálním bolestivým syndromem (SAPS) bylo rozděleno do dvou skupin:
- Skupina se stabilizačním cvičením lopatky
- Skupina s obecným posilovacím cvičením
Po 16 týdnech cvičebního programu nebyl mezi skupinami rozdíl v redukci bolesti, zlepšení svalové síly či rozsahu pohybu.
Camargo a kol. (2015) srovnávali účinky posilovacích a protahovacích cvičení, s manuální terapií i bez ní, na kinematiku lopatky, funkci horní končetiny, bolest a mechanickou citlivost u jedinců s impingement syndromem. Výsledky ukázaly podobné zlepšení bolesti a funkce v obou skupinách, avšak bez výraznějších změn v kinematice lopatky. [15]
Kauzalita změn pohybu lopatky
Studie Hotta et al. (2022) nadále zkoumala příčinné mechanismy stabilizačních cvičení lopatky u SAPS. [14] Ukázalo se, že stabilizační cviky nevedly k výrazné změně polohy nebo pohybu lopatky, zatímco síla periskapulárních svalů byla klíčová pro snížení disability ramene. Výsledky tedy zpochybňují, že by samotná korekce skapulární dyskineze byla hlavním faktorem zlepšení u SAPS.
Praktické implikace
Ačkoli cílené stabilizační cvičení může v některých případech pomoci, obecné posilování periskapulárních svalů bývá často stejně účinné. Pro klinickou praxi se tak doporučuje individuální přístup a přihlédnutí k funkčnímu deficitu konkrétního pacienta.
4. Skapulární dyskineze a riziko zranění u sportovců
Skapulární dyskineze se často skloňuje v souvislosti s rizikem zranění ramene, zejména u overhead sportů (např. baseball, házená, tenis). Přesto však výzkumy nepřinášejí jednoznačné závěry.
Výskyt SD u sportovců a nesportovců
Burn a kol. (2016) zjistili, že prevalence SD je vyšší u sportovců provádějících nadhazovací pohyby (61 %) oproti těm, kteří nadhozy nedělají (33 %). [16] Není ovšem jasné, zda je SD příčinou či důsledkem bolestí a zranění ramene.
Hickey et al. (2021) potvrdili, že přítomnost SD zvyšuje riziko vzniku bolesti ramene o 43 %, avšak většina sportovců se SD (65 %) žádné potíže nevyvinula. Naopak 25 % lidí bez dyskineze také trpělo bolestmi ramene, což naznačuje, že SD není přímým ukazatelem budoucí bolesti. [19]
4.1 Prospektivní studie
Více prospektivních studií se zaměřilo na vztah mezi přítomností SD a budoucím rizikem poranění:
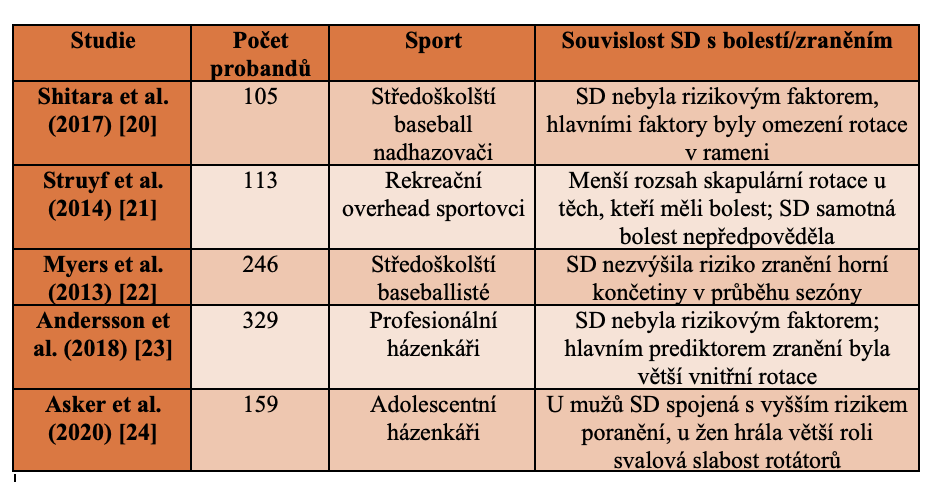
- V rámci studie se 105 středoškolskými baseballovými nadhazovači byla za rizikové faktory zranění považována zejména snížená vnější rotace a omezená rotace v abdukci, zatímco samotná SD riziková nebyla. [20]
- Dvouletá prospektivní studie s 113 rekreačními sportovci zjistila, že i když se u sportovců s bolestí ramene projevila menší rozsah skapulární rotace, samotná SD bolest nepředpovídala. [21]
- Studie s 246 středoškolskými baseballisty neprokázala souvislost mezi SD zjištěnou před sezónou a následným rizikem poranění horní končetiny. [22]
- U 329 profesionálních házenkářů nebyla zjištěna významná souvislost mezi SD a rizikem přetížení ramene; rizikovým faktorem byla větší vnitřní rotace ramene. [23]
- Asker et al. (2020) sledovali adolescentní házenkáře a zjistili, že u mužů byla SD spojena s vyšším rizikem poranění ramene, zatímco u žen byla významnější svalová slabost rotátorů ramene. [24]
4.2 Metaanalýzy a systematické přehledy
Metaanalýza Hogan et al. (2020) shrnula sedm studií se 923 sportovci, z nichž 212 utrpělo zranění ramene. [10] V poraněné skupině mělo 25 % SD a 21 % mělo normální kontrolu lopatky, přičemž se neprokázal statisticky významný rozdíl. Autoři však nevylučují možnost vyššího rizika zranění v kombinaci s dalšími faktory (např. nadměrná zátěž, technika, svalová nerovnováha).
Moller et al. (2017) upozorňují, že SD může představovat rizikový faktor zranění u sportovců s vysokou tréninkovou zátěží. [11]
Novější systematický přehled (celý článek ZDE) 34 studií zahrnujících 2 365 jedinců od Salamh et al. (2023) poukazuje na častý výskyt SD i u asymptomatických jedinců (téměř polovina sledovaných). [13] Ačkoli se SD často považuje za rizikový faktor pro zranění ramene, studie ukazují, že není jednoznačně spojena s bolestí nebo poraněním. Výskyt SD se například zvyšuje během sportovní aktivity – například u plavců po delším tréninku. To naznačuje, že SD může být přirozenou adaptací těla na specifické pohybové požadavky, nikoliv příznakem dysfunkce. V kontextu sportovního zatížení může hrát roli pouze jako jeden z mnoha faktorů přispívajících ke zranění.
5. Scapula alata (odstátá lopatka)
Scapula alata představuje poměrně vzácný stav, kdy dochází k odstávání lopatky způsobené parézou některých svalů (např. m. serratus anterior). Tento jev lze snadno odhalit vizuálně, zejména při opření paží o podložku (klik, tlak proti stěně).
- Mediální odchlípnutí lopatky je nejčastěji důsledkem parézy serratus anterior.
- Laterální odstátí může být způsobeno parézou trapézového svalu či oslabením rombických svalů.
Pro přesnou diagnostiku je vhodné elektromyografické vyšetření všech lopatkových svalů. Léčba by měla být primárně konzervativní a dostatečně dlouhá (až 24 měsíců), aby se dala vyhodnotit případná spontánní reinervace. Cvičení se zaměřuje na udržení rozsahu pohybu, prevenci kontraktur a postupné posilování reinervovaných svalů. [12]
6. Závěr
Výzkumy ukazují, že skapulární dyskineze je u mnoha jedinců přítomna i bez bolestí ramene. Její význam jako jednoznačného patologického jevu proto zůstává přinejmenším sporný. Diagnostika založená pouze na vizuálních či manuálních testech vykazuje nízkou až střední spolehlivost a může být ovlivněna kognitivní zaujatostí. Z toho plyne nutnost využívat objektivnější metody měření a vždy brát v úvahu celý klinický kontext pacienta.
Cílená stabilizační cvičení lopatky mohou mít pozitivní vliv na bolest a funkci ramene, ale dosavadní studie naznačují, že pro mnohé pacienty je obdobně efektivní i obecné posilování periskapulárních svalů. Navíc u specefických stabilizačních cvičení sice dochází k modulaci symptomů, nikoliv však ke změně pohybu lopatky. V prevenci a léčbě zranění u sportovců nemusí být samotná přítomnost SD jediným klíčovým faktorem; významnější roli mohou hrát extrémní svalové dysbalance a hlavně celková tréninková zátěž.
V klinické praxi by tak měla být SD vnímána jako běžná variabilita, případně jako jeden z možných faktorů, nikoli jako izolovaná patologie vyžadující jednoznačnou „korekci“ u všech pacientů. Individuální přístup, komplexní hodnocení a zaměření na funkční omezení a celkovou zátěž mohou představovat nejvhodnější cestu k efektivní terapii. Tento přístup se zároveň vyhýbá "strašení" lidí s tím, že je s nimi něco špatně a že potřebují napravit.
Tento článek poskytuje baterii vědecké evidence pro přehodnocení našeho přístupu k velmi přediagnostikovanému fenoménu skapulární dyskineze. Snad tyto zdroje pomohou změnit náš pohled na tuto problematiku.
Literatura
- MCCLURE, Philip, et al. A clinical method for identifying scapular dyskinesis, part 1: reliability. Journal of athletic training, 2009, 44.2: 160-164.
- Reliability of scapular classification in examination of professional baseball players
- PLUMMER, Hillary A., et al. Observational scapular dyskinesis: known-groups validity in patients with and without shoulder pain. Journal of orthopaedic & sports physical therapy, 2017, 47.8: 530-537.
- LANGE, Toni, et al. The reliability of physical examination tests for the clinical assessment of scapular dyskinesis in subjects with shoulder complaints: A systematic review. Physical Therapy in Sport, 2017, 26: 64-89.
- PARASKEVOPOULOS, Eleftherios; PAPANDREOU, Maria; GLIATIS, John. Reliability of assessment methods for scapular dyskinesis in asymptomatic subjects: A systematic review. Acta Orthopaedica et Traumatologica Turcica, 2020, 54.5: 546.
- EBAUGH, D. David; MCCLURE, Philip W.; KARDUNA, Andrew R. Effects of shoulder muscle fatigue caused by repetitive overhead activities on scapulothoracic and glenohumeral kinematics. Journal of Electromyography and Kinesiology, 2006, 16.3: 224-235.
- MCQUADE, Kevin J.; BORSTAD, John; DE OLIVEIRA, Anamaria Siriani. Critical and theoretical perspective on scapular stabilization: what does it really mean, and are we on the right track?. Physical therapy, 2016, 96.8: 1162-1169.
- HOTTA, Gisele Harumi, et al. Scapular-focused exercise treatment protocol for shoulder impingement symptoms: Three-dimensional scapular kinematics analysis. Clinical Biomechanics, 2018, 51: 76-81.
- HOTTA, Gisele Harumi, et al. Effects of adding scapular stabilization exercises to a periscapular strengthening exercise program in patients with subacromial pain syndrome: A randomized controlled trial. Musculoskeletal Science and Practice, 2020, 49: 102171.
- HOGAN, Campbell, et al. Scapular dyskinesis is not an isolated risk factor for shoulder injury in athletes: a systematic review and meta-analysis. The American Journal of Sports Medicine, 2021, 49.10: 2843-2853.
- MØLLER, Merete, et al. Handball load and shoulder injury rate: a 31-week cohort study of 679 elite youth handball players. British journal of sports medicine, 2017, 51.4: 231-237.
- MARTIN, R. M.; FISH, D. E. Scapular winging: anatomical review, diagnosis, and treatments. Curr Rev Musculoskelet Med 2008; 1: 1-11.
- SALAMH, P. A., et al. Is it Time to Normalize Scapular Dyskinesis? The Incidence of Scapular Dyskinesis in Those With and Without Symptoms: a Systematic Review of the Literature. Int J Sports Phys Ther. 2023 Jun 1; V18(3):558-576.
- HOTTA, Gisele Harumi, et al. Causal mechanisms of a scapular stabilization intervention for patients with subacromial pain syndrome: a secondary analysis of a randomized controlled trial. Archives of Physiotherapy, 2022, 12.1: 13.
- CAMARGO, Paula R et al. “Effects of Stretching and Strengthening Exercises, With and Without Manual Therapy, on Scapular Kinematics, Function, and Pain in Individuals With Shoulder Impingement: A Randomized Controlled Trial.” The Journal of orthopaedic and sports physical therapy vol. 45,12 (2015): 984-97.
- BURN MB, McCulloch PC, Lintner DM, Liberman SR, Harris JD. Prevalence of Scapular Dyskinesis in Overhead and Nonoverhead Athletes: A Systematic Review. Orthopaedic Journal of Sports Medicine. 2016;4(2).
- D'HONDT, Norman E et al. “Validity of Clinical Measurement Instruments Assessing Scapular Function: Insufficient Evidence to Recommend Any Instrument for Assessing Scapular Posture, Movement, and Dysfunction-A Systematic Review.” The Journal of orthopaedic and sports physical therapy vol. 50,11 (2020): 632-641.
- WRIGHT, Alexis A et al. “Diagnostic accuracy of scapular physical examination tests for shoulder disorders: a systematic review.” British journal of sports medicine vol. 47,14 (2013): 886-92.
- LITTLEWOOD C, Cools AMJ. Scapular dyskinesis and shoulder pain: the devil is in the detail. British Journal of Sports Medicine 2018;52:72-73.
- SHITARA, Hitoshi, et al. Prospective multifactorial analysis of preseason risk factors for shoulder and elbow injuries in high school baseball pitchers. Knee surgery, sports traumatology, arthroscopy, 2017, 25: 3303-3310.
- STRUYF, Filip, et al. Does scapular positioning predict shoulder pain in recreational overhead athletes?. International journal of sports medicine, 2014, 35.01: 75-82.
- MYERS, Joseph B.; OYAMA, Sakiko; HIBBERD, Elizabeth E. Scapular dysfunction in high school baseball players sustaining throwing-related upper extremity injury: a prospective study. Journal of shoulder and elbow surgery, 2013, 22.9: 1154-1159.
- ANDERSSON, Stig Haugsboe, et al. Risk factors for overuse shoulder injuries in a mixed-sex cohort of 329 elite handball players: previous findings could not be confirmed. British journal of sports medicine, 2018, 52.18: 1191-1198.
- ASKER, Martin, et al. Preseason clinical shoulder test results and shoulder injury rate in adolescent elite handball players: a prospective study. Journal of Orthopaedic & Sports Physical Therapy, 2020, 50.2: 67-74.





